O que é a Miocardiopatia Periparto:
A miocardiopatia periparto (MCP) é uma doença que afeta o coração da mulher, normalmente no período entre fim da gestação até os primeiros meses pós-parto, ainda sem causa bem estabelecida, mas que evolui com sintomas de insuficiência cardíaca.

Para diagnostico, a paciente deve ser saudável previamente, sem lesões cardíacas conhecidas, com sintomas iniciais além das alterações em exames laboratoriais e de imagem após tal período.
Ocasionalmente pode ser transitória, com regressão total a função normal do coração, e ocasionalmente pode levar a dano irreversível, que além da doença permanente, pode haver um peso ao se contraindicar novas gestações por risco materno e fetal.
Qual a incidência e os fatores de risco mais conhecidos?
A incidência global da miocardiopatia periparto gira em torno de 1 caso para cada 1000 e 8000 partos, oscilando conforme região mundial onde é avaliado.
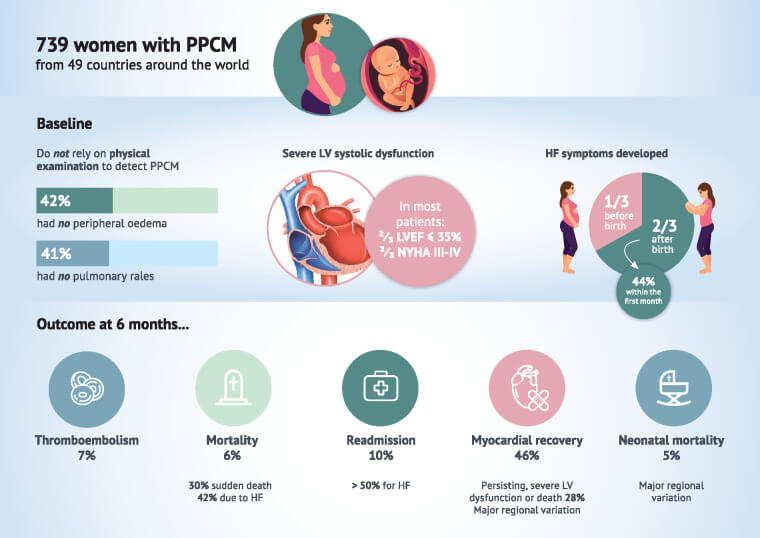
É sabido que pacientes negras, idade acima dos 30 anos de idade, múltiplas gestações, gestação com gemelares (gêmeos), pré-eclâmpsia e eclâmpsia, diabetes mellitus, obesidade e uso prolongado de medicações para indução e dilatação do colo uterino no trabalho de parto, aumentam o risco de a doença acontecer.
- Doença hipertensiva da gestação: Presente em 33% a 50% dos casos.
- Gestações múltiplas: Mulheres grávidas de gêmeos ou mais têm maior risco.
- Idade materna avançada: Mulheres com idade superior a 30 anos apresentam risco aumentado.
- Anemia: A deficiência de nutrientes como desnutrição pode estar associada ao desenvolvimento da MCP.
Quais os sintomas?
Os sintomas da miocardiopatia periparto são os mesmos da insuficiência cardíaca, como comentados no artigo relacionado.
Incluem falta de ar desproporcional ao tipo de esforço, cansaço excessivo, inchaço nas pernas que não melhoram com as primeiras semanas pós-parto, falta de ar ao deitar-se, frequentemente tendo que se levantar durante a noite ou caminhar para ter uma melhora.
Normalmente vem com sintomas que persistem por um tempo mais prolongado que o esperado, com intensidade muito maior que o esperado pelo período peri-gestacional.
Como é feito o diagnóstico?
Além dos sintomas que levam a suspeita da miocardiopatia periparto, a paciente precisava ser saudável previamente, em primeiro lugar.
Considerado isso, a investigação conta com exames laboratoriais e exame de imagem com eletrocardiograma e normalmente ecocardiograma.
As alterações esperadas, além de elevação de peptídeos natriuréticos como BNP e NT-ProBNP, devem conter em imagem como ecocardiograma, uma disfunção ou alteração sistólica do ventrículo esquerdo com queda da fração de ejeção < 45% (normal de 55 – 75% em média).
Sabe-se que quando maior a queda na fração de ejeção (capacidade do coração em bombear ou empurrar o sangue do coração para o corpo), maior a gravidade. É esperado, porém não é uma regra, que fração encontrada abaixo dos 30% tem pior evolução.
Quais as implicações da miocardiopatia periparto e por que se preocupar nesse cenário?
É estimado que em 06 meses, a mortalidade materna na miocardiopatia periparto chega a 6%. Num período maior de acompanhamento, esse número piora ainda mais.
Sabe-se ainda que a depender do nível cultural e intelectual para seguir o tratamento corretamente, cerca de 46% tiveram melhora dos valores em ecocardiograma, com retorno da fração de ejeção acima dos 50% (normal).
Em primeiro lugar precisamos pensar na possível perda materna, com uma criança recém-nascida “órfã” de mãe. Para conseguir cuidar bem do seu bebê, você mãe precisa estar bem.
Em segundo lugar, caso haja desejo de nova gestação, em paciente que não houve recuperação da função cardíaca, está contraindicada uma nova gestação.
Por quê?
Porque a maioria do tratamento e dos medicamentos utilizados na insuficiência cardíaca são contraindicados durante a gestação.
Sabemos ainda que no meio para o fim da gestação, há uma tendência a ganho de peso, acúmulo de líquido no corpo e aumento de pressão, que são todos fatores que tendem a piorar ainda mais a insuficiência cardíaca, com maior risco de descompensação, porém nesse caso, sem possibilidade de tratamento, levando a risco materno e fetal caso uma nova gestação ocorra.
O que são períodos de Descompensação?
Quando o paciente entra em um período de descompensação, significa que por um momento, ele teve uma piora muito importante dos sintomas, normalmente causado por um ou mais fatores, e que provavelmente o levem a internação até melhora.
É comum o paciente descompensar por interromper o tratamento medicamentoso, por não controlar bem a pressão ou não se atentar que está ganhando peso e acumulando mais água no corpo (inchando as pernas). É possível que algo novo tenha acontecido também, como uma infecção, mudanças climáticas por exemplo.
E o que tudo isso junto ocasiona? A forma mais comum de descompensação, o Perfil B, que é o paciente normalmente com muita falta de ar, não conseguindo deitar para dormir, com as pernas muito inchadas, e o pulmão com água e frequentemente necessário o uso de suplementação de oxigênio e ajuste nas dosagens de medicações.
Como é feito o tratamento?
O tratamento da miocardiopatia periparto é o mesmo da insuficiência cardíaca com fração de ejeção reduzida (ICFER) num paciente qualquer por outras causas.
Incluem na lista medicamentos como de inibidores da enzima conversora de angiotensina (IECA) ou bloqueadores dos receptores de angiotensina II (BRA), betabloqueadores e diuréticos, conforme apropriado.
Outra opção que vem ganhando espaço, nesse cenário em específico, é a Bromocriptina, porém ainda em investigação e não facilmente disponível.
Seguimento da miocardiopatia periparto:
Normalmente é esperado uma resposta nos 06 meses seguintes, com tratamento medicamentoso, exames laboratoriais e ecocardiograma.
Quase metade das pacientes com miocardiopatia periparto vão recuperar a função do coração e ter vida normal, com melhora dos sintomas, e até interrupção no tratamento.
Outra quase metade pode haver melhora parcial ou não haver melhora cardíaca, mesmo que haja melhora dos sintomas, porém deverão manter tratamento medicamentoso e seguimento contínuo. Nesse cenário é contraindicado nova gestação.
Em todos os cenários a discussão sobre manutenção de tratamento, limitações e contraindicação de nova gestação deverá ser discutida em conjunto com seu médico.

E é muita coisa, não? Daria pra cuidar bem de tudo isso em 10 minutos?

Cardiologia em Limeira – SP
O Dr. Rafael Rosa atua em Cardiologia. Você deve ser o maior conhecedor do seu corpo e dos seus problemas, e merece ser cuidado com atenção, com tempo e carinho adequados.
O Dr. Rafael Rosa atua em Cardiologia. Você deve ser o maior conhecedor do seu corpo e dos seus problemas, e merece ser cuidado com atenção, com tempo e carinho adequados.
Com experiência mista em urgência e emergência desde 2013, e atuando na área cardiológica desde 2019 nos setores da cardiologia, unidade de terapia intensiva cardíaca na Santa Casa de Limeira. Associado a isso, a união de equipe de saúde multidisciplinar do Instituto Evolução, trazendo o melhor dos dois mundos, da urgência e emergência ao consultório, contamos com o melhor para sua saúde cardiovascular e qualidade de vida.
Referências:
Cartilha SOCESP – Sociedade de Cardiologia do Estado de São Paulo
A 20-Year Population Study of Peripartum Cardiomyopathy.
Peripartum Cardiomyopathy: From Genetics to Management.
